Liječenje palijativnom medicinom
Nicole Wendler doktorirala je biologiju na području onkologije i imunologije. Kao medicinska urednica, autorica i lektorica, radi za razne izdavače, za koje na jednostavan, sažet i logičan način predstavlja složena i opsežna medicinska pitanja.
Više o stručnjacima za Sav sadržaja provjeravaju medicinski novinari.Baš kao što kaput (lat. "Pallium") štiti tijelo od hladnoće, palijativno liječenje ima za cilj zaštititi kvalitetu života i samoodređenje kritično bolesnih ljudi. Većina su to oboljeli od raka, ali se liječe i druge neizlječive bolesti s palijativnom skrbi.

Izraz "palijativno" koristi se kada se više ne može pretpostaviti da se bolest izliječi. To je slučaj, na primjer, ako se tumor ili njegovi ostaci više ne mogu ukloniti ili postoje tumori kćeri (metastaze). To ne znači uvijek da je smrt neizbježna. Unatoč neizlječivoj bolesti, pacijent može lako doživjeti duboku starost. Palijativna terapija nije nužno ograničena na posljednju fazu života, već može započeti u ranoj fazi bolesti. Jedinice za palijativnu skrb u klinikama, kao i stacionarne i ambulantne palijativne i hospicijske usluge nude palijativnu skrb.
Ciljevi palijativne skrbi
Fokus palijativne medicine je osoba. Prioritet je učiniti sve kako bi iskoristio preostalo vrijeme života. Produženje života nije krajnji cilj. U ovoj teškoj situaciji obično dolazi do sukoba, jer mjere produžavanja života ne idu uvijek ruku pod ruku s boljom kvalitetom života. Zahtjevi prema životu i procjena onoga što vrijedi živjeti ovise o osobnim idejama koje liječnik i pacijent moraju individualno razviti. Konačnu odluku donosi pacijent.
Drugi ciljevi palijativnog liječenja osim kvalitete života i neovisnosti mogu biti:
- Očuvanje vitalnih funkcija organa (npr. Crijevna opstrukcija zbog tumora)
- Izbjegavanje komplikacija opasnih po život (npr. Otežano disanje)
- Smanjenje metastaza
- Oslobađanje od boli
- Liječenje depresije, straha od smrti ili procesa umiranja
- Ublažavanje simptoma otežanog disanja, kašlja, mučnine, povraćanja, zbunjenosti, nemira itd.
- Briga o rani
Medicinski palijativni tretmani - korist ili šteta?
Palijativna medicina koristi postupke koji se koriste i kurativno, tj. Za liječenje. Svaka od ovih mjera opterećuje tijelo i obično je povezana s nuspojavama (kod raka, na primjer, glavobolje, mučnine, povraćanja, gubitka kose itd.). Ovdje se prednosti i tereti moraju odvagnuti u svakom pojedinačnom slučaju.
Palijativna operacija nije usmjerena protiv uzroka bolesti, već ima za cilj spriječiti komplikacije, na primjer ako rastući tumor ili tumori kćeri (metastaze) blokiraju funkcije vitalnih organa. Ako tumor zatvara crijeva (ileus), mora se staviti umjetni anus (anus praeter). Čak i ako kirurg ne može ispraviti urođenu srčanu grešku, ali stvara cirkulacijsku situaciju koja omogućuje preživljavanje, naziva se palijativna operacija. Međutim, svaka je intervencija sama po sebi povezana s rizikom. Različiti čimbenici (starost, loše opće stanje ili stanje prehrane) mogu govoriti protiv operacije.
Palijativna radioterapija namijenjena je borbi protiv metastaza ili smanjenju veličine tumora. Metastaze u kostima, poput onih uobičajenih kod karcinoma dojke, prostate i pluća, prodiru u kost i povezane su s jakom boli i rizikom od prijeloma. Zračenje može ublažiti patnju i povećati snagu kostiju. Ako tumor pritisne dušnik ili gornju šuplju venu (poput raka pluća), rezultat je nedostatak daha, osjećaj gušenja ili blokiran povratni tok krvi u srce. Tada i zračenje može pomoći. Metastaze se često stvaraju u mozgu kako bolest napreduje. Zatajenje moždanih funkcija dovodi do neuroloških simptoma poput sljepoće, paralize, grčeva. Budući da se metastaze u mozgu često pojavljuju, zračenje cijelog mozga ima smisla. Međutim, pojedinačne metastaze u mozgu također se mogu zračiti ciljano.
Palijativna kemoterapija osmišljena je tako da zaustavi rak i uspori daljnji rast ili širenje putem metastaza. Tumorsko tkivo i metastaze koje kirurg nije uspio ukloniti u potpunosti ili ih uopće nije mogao ukloniti zbog svog položaja ili veličine mogu se smanjiti pomoću kemoterapije. Intravenska palijativna kemoterapija temelji se na takozvanim citostaticima, posebnim lijekovima koji imaju (sustavni) učinak na cijelo tijelo. Kombinacijom različitih citostatika može se povećati njihov učinak.
Osim kemoterapije, dugi niz godina moguće su terapije palijativnih antitijela. Vezujući se za receptore, antitijela sprječavaju određene tvari glasnice u tijelu da prenose naredbu za rast na tumor ili da stvaraju nove krvne žile u tumoru.
Ljekovita palijativna terapija
Palijativnom terapijom na temelju lijekova nuspojave i fizički stres mogu se svesti na minimum ako su doza i oblik doziranja optimalni.
Jedan od najvažnijih čimbenika za kvalitetu života teško oboljelih je učinkovita terapija boli. Za to su dostupne različite skupine lijekova koji se primjenjuju u obliku tableta, soka, flastera ili također potkožno ili intravenozno putem takozvanih pumpi za bol. Često se koriste opijati. Korisne tvari uključuju kortizon, ko-analgetike i antidepresive. Od 1. veljače 1999. rođak kanabisa može se u Njemačkoj propisati kao lijek (dronabinol) kao anestetik. Alternativne metode poput akupunkture i fizioterapije nadopunjuju terapiju boli.
Terapija lijekovima može pomoći i kod brojnih drugih tegoba, poput mučnine, zatvora, gubitka apetita, depresije, tjeskobe, nemira i panike, povećanog intrakranijalnog tlaka ili nedostatka zraka.
Što još pomaže
Mnoge tegobe poput boli, napetosti ili nedostatka zraka mogu se umanjiti odgovarajućom fizioterapijom. Koje uključuje:
- Klasična fizioterapija
- Respiratorna terapija
- Kupka za vježbanje
- Složena fizikalna dekongestivna terapija
- Transkutana električna stimulacija živaca, električna stimulacija
- Debelo crijevo, vezivno tkivo, refleksoterapija stopala i klasična masaža
- Fango, vrući zrak, crveno svjetlo
I smrtno bolesni i njihova rodbina imaju koristi od psihološke podrške. Metode palijativne psihoterapije su:
- Terapija razgovorom
- Krizna intervencija
- Smanjenje stresa
- Psihoedukacija kroz obrazovanje i osposobljavanje
- Postupak opuštanja
- Umjetnička, kreativna i dizajnerska terapija
- Posredovanje grupa za samopomoć
Nutricionistička terapija igra veliku ulogu. Zbog bolesti i liječenja, oboljeli se često bore s gubitkom apetita, mučninom i povraćanjem. Osim toga, nuspojave poput upale oralne sluznice ili okusa i poremećaja gutanja otežavaju prehranu. Rezultat je gubitak težine. Posebno u ovoj stresnoj situaciji, tijelo ovisi o dobroj opskrbi energijom. To se može učiniti usmeno i umjetno.
Uobičajeno je jesti i piti uz oralnu prehranu. Postoje sljedeće preporuke:
- Zdrava i bogata vitaminima hrana, svježa hrana, puno tekućine
- Suzdržite se od alkohola, kave i hrane s visokim udjelom masti
- nema dijete: dovoljno proteina i masti!
- nekoliko malih obroka raspoređenih tijekom dana
- privlačna prezentacija
- Priprema i prezentacija prilagođena individualnim ograničenjima (kaša, piće)
Umjetna prehrana razlikuje:
- enteralno: sonda za hranjenje (želučana cijev), crijevna funkcija je očuvana
- parenteralno: zaobilazeći probavni trakt, opskrbom hranjivim tvarima putem infuzija u venu
Prehrana aktivira sva osjetila i trebala bi donijeti radost. Umjetna prehrana stoga rijetko povećava kvalitetu života ili životni vijek, ali povremeno može biti potrebna. Pacijent mora na vrijeme odlučiti koji postupak preferira. U principu, rodbina bi trebala prihvatiti pacijentovo ponašanje u jelu i piću. Umjetna prehrana rijetko je indicirana u posljednjoj životnoj fazi. Obično je dio procesa umiranja koji umiruća osoba odbija jesti.
Oznake: paraziti stres želja da imaju djecu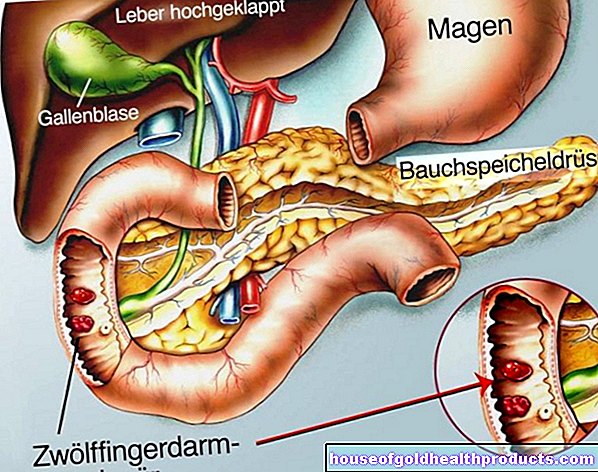
















.jpg)
