Šećerna bolest
i Martina Feichter, medicinska urednica i biologinja Ažurirano danaDr. med. Julia Schwarz slobodna je spisateljica na medicinskom odjelu
Više o stručnjacima zaMartina Feichter studirala je biologiju u izbornoj ljekarni u Innsbrucku, a također je uronila u svijet ljekovitog bilja. Odatle nije bilo daleko do drugih medicinskih tema koje je i danas plijene. Školovala se za novinara na Axel Springer akademiji u Hamburgu, a od 2007. radi za - prvo kao urednik, a od 2012. kao slobodni pisac.
Više o stručnjacima za Sav sadržaja provjeravaju medicinski novinari.
Dijabetes melitus je patološki poremećaj metabolizma šećera. Razina šećera u krvi oboljelih trajno je visoka. S vremenom to oštećuje žile i razne organe. Zato dijabetes treba otkriti i liječiti u ranoj fazi. Ovdje pročitajte odgovore na sva važna pitanja: Što je zapravo dijabetes? Koje simptome i dugoročne učinke uzrokuje? Kako se dobiva dijabetes? Kako se dijagnosticira i liječi dijabetes?
ICD kodovi za ovu bolest: ICD kodovi su međunarodno priznati kodovi za medicinske dijagnoze. Mogu se naći, na primjer, u liječničkim dopisima ili na potvrdama o nesposobnosti za rad. E11E10E13O24H36E12E14
Dijabetes: Kratak pregled
- Važni oblici: dijabetes tipa 1, dijabetes tipa 2, gestacijski dijabetes
- Uobičajeni simptomi: jaka žeđ, učestalo mokrenje, svrbež, suha koža, slabost, umor, slab imunološki sustav
- Moguće komplikacije: nizak šećer u krvi (hipoglikemija), povišen šećer u krvi (hiperglikemija) s acidozom (dijabetička ketoacidoza) ili ekstremna dehidracija (hiperosmolarni hiperglikemijski sindrom)
- Moguće sekundarne bolesti: oštećenje retine (dijabetička retinopatija), bolest bubrega (dijabetička nefropatija), dijabetičko stopalo, kardiovaskularne bolesti itd.
- Ispitivanja: Mjerenje šećera u krvi i HbA1c, oralni test tolerancije glukoze (oGTT), test na autoantitijela (kod dijabetesa tipa 1)
- Liječenje: promjena prehrane, redovita tjelesna aktivnost, tablete za snižavanje šećera u krvi (oralni lijekovi protiv dijabetesa), inzulinska terapija
Dijabetes: simptomi i posljedice
Patološki povišena razina šećera u krvi izaziva širok raspon simptoma u dijabetes melitusu. To se odnosi i na dva glavna oblika dijabetesa (dijabetes tipa 1 i tip 2) i na rjeđe oblike.
Akutni simptomi dijabetesa uglavnom se javljaju kada metabolizam poremeti i razina šećera u krvi iznimno visoka. Zatim dolazi do snažnih promjena u ravnoteži vode i minerala. Istodobno, postoji ozbiljan nedostatak energije u stanicama tijela i u središnjem živčanom sustavu. Glavni simptomi akutnog dijabetesa su:
Povećana potreba za mokrenjem
Ako je razina šećera u krvi trajno povišena, više šećera (glukoze) izlučuje se urinom putem bubrega (glukozurija). Budući da šećer fizički veže vodu, oboljeli izlučuju i velike količine urina (poliurija) - moraju vrlo često ići u toalet. Mnoge dijabetičare muči neugodna želja za mokrenjem, osobito noću. Urin koji se oslobađa obično je bistar i samo blago žute boje.
Poliurija je tipičan znak dijabetesa, ali može imati i druge uzroke. Povećani nagon za mokrenjem javlja se i kod različitih bubrežnih bolesti i tijekom trudnoće.
Usput: šećer u mokraći dijabetičara daje mu blago slatkast okus. Odatle potječe tehnički izraz dijabetes melitus: znači "med-slatki tok". Međutim, dani kada su liječnici probali urin svojih pacijenata kako bi postavili dijagnozu prošli su. Danas se sadržaj šećera može otkriti brzim testom na dijabetes s indikatorskim štapićima.
Jaka žeđ
Snažan nagon za mokrenjem izaziva mučan osjećaj žeđi kod pacijenata s dijabetesom: tijelo želi nadoknaditi gubitak tekućine pijući više. No to često ne uspijeva dovoljno. Čak i ako oboljeli puno piju, žeđ se zapravo ne može utažiti.
Slabost, umor i poteškoće s koncentracijom
Neučinkovitost je također čest znak dijabetesa. Budući da u krvi osoba s dijabetesom ima puno energetski bogate glukoze. Međutim, to ne može ući u stanice koje se koriste. To stvara nedostatak energije unutar stanica. Zbog toga se pacijenti često osjećaju nemoćni i fizički su manje produktivni.
Većina glukoze koju tijelo treba tijekom dana namijenjena je mozgu. Nedostatak glukoze stoga utječe na normalnu funkciju mozga. Može uzrokovati lošu koncentraciju i umor do ozbiljne oslabljene svijesti i kome.
Vizualni poremećaji
Ako se dijabetes melitus ne liječi ili ne liječi na odgovarajući način, razina šećera u krvi nije samo vrlo visoka, već i jako varira. Ove snažne fluktuacije mogu uzrokovati oticanje leće u oku. Time se mijenja njihova optička moć, a time i vidna oštrina - pacijenti dobivaju smetnje vida. Obično traju nekoliko sati, a zatim se opet povlače.
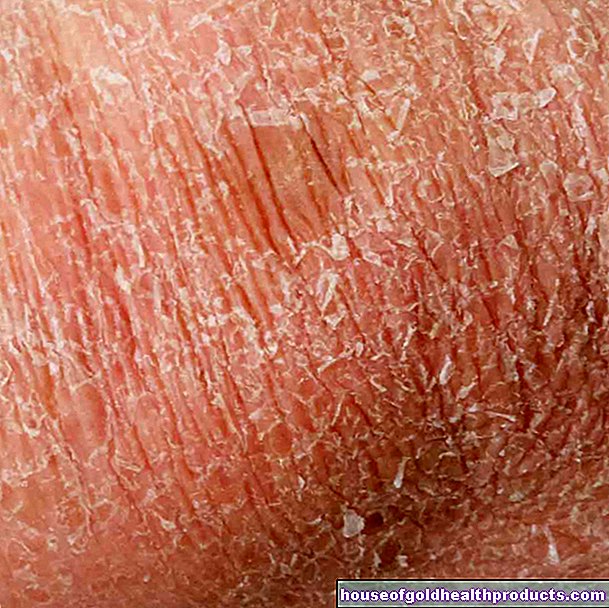
Svrab (pruritus) i suha koža
Ponekad dijabetes uzrokuje svrbež i vrlo suhu kožu. Jedan od razloga za to je veliki gubitak tekućine kao posljedica povećanog izlučivanja urina (glukozurija). Međutim, sumnja se i na druge mehanizme koji mogu biti odgovorni za pojačani svrbež u dijabetičara. To mogu, na primjer, biti hormoni stresa kao što su adrenalin i kortizol, koje nadbubrežna žlijezda oslobađa u krv u povećanim količinama kada je šećer u krvi previsok ili prenizak. Promjene u stijenkama krvnih žila također mogu pridonijeti razvoju svrbeža u dijabetičara.
Oslabljen imunološki sustav
Povišeni šećer u krvi slabi imunološki sustav protiv infekcija na još uvijek nerazjašnjen način. Zato dijabetičari češće i duže od pacijenata bez dijabetesa pate od bronhitisa, upale pluća, kožnih infekcija ili raznih gljivičnih bolesti, na primjer.Cijepljenje protiv gripe i pneumokokno cijepljenje preporučuju se za zaštitu od dijabetesa (pneumokoki uzrokuju pluća i meningitis, na primjer).
Dugotrajni simptomi dijabetesa
Kasni simptomi dijabetesa melitusa uglavnom se javljaju kada razina šećera u krvi nije dobro prilagođena i često je previsoka ili se često ne primjećuje. Tada se nepovratno oštećuju krvne žile i živci - s ozbiljnim posljedicama po različite organske sustave i tjelesne funkcije.
Oštećenje živaca (polineuropatija)
S vremenom visoka razina šećera u krvi oštećuje periferni živčani sustav. Zahvaćeni su i motorički (kontrolirajući mišiće), kao i osjetljivi (osjećaj) i vegetativni (kontrolirajući organe) živčani trakti. Dijabetičari stoga često imaju poremećen osjećaj boli. Na primjer, ozljede kože ili srčani udar ne doživljavaju kao bol. Koordinacija mišića tijekom kretanja također može patiti.
Funkcija unutarnjih organa (poput probavnog trakta) također može biti narušena kod dijabetesa: proljev i drugi probavni problemi mogu biti posljedica toga. Ako visoke vrijednosti šećera u krvi oštete autonomni živčani sustav koji opskrbljuje probavni trakt, to može dovesti do paralize živaca želuca (gastropareza) ili crijeva. Moguće posljedice su nadutost i povraćanje, plinovi, proljev ili zatvor.
Oštećenje krvnih žila (angiopatija)
Visoka razina šećera u krvi obično izaziva promjene u sloju unutarnje stijenke malih i najmanjih krvnih žila (kapilara) (mikroangiopatija). S vremenom se mogu oštetiti i srednje i velike krvne žile (makroangiopatija). Vaskularno oštećenje dovodi do poremećaja cirkulacije do uključujući uključujući i potpunu okluziju. Mogu biti zahvaćeni različiti organi. Evo najvažnijih primjera:
- Srce: Sužavanje ili začepljenje malih krvnih žila znači da je srčani mišić slabo opskrbljen kisikom. Moguće posljedice su zatajenje srca (zatajenje srca), koronarna bolest (CHD) i srčani udar.
- Mozak: Poremećaji cirkulacije u mozgu narušavaju performanse mozga i mogu izazvati kronične neurološke deficite. U najgorem slučaju dolazi do moždanog udara.
- Oči: Oštećenje krvnih žila u retini oka (dijabetička retinopatija) uzrokuje simptome kao što su "bljeskovi svjetlosti", zamagljen vid, oslabljen vid u boji i na kraju gubitak vida do sljepoće.
- Bubrezi: Ovdje poremećaji cirkulacije uzrokuju promjene i oštećenja tkiva. Ova dijabetička nefropatija u konačnici može dovesti do oštećenja bubrežne funkcije (bubrežna insuficijencija). Ako bubrezi potpuno zataje, pacijenti su dugoročno ovisni o ispiranju krvi (dijalizi).
- Koža: Oštećenje malih kožnih žila čini kožu osjetljivijom na kolonizaciju bakterijama (infekcije kože). Osim toga, uočava se loše zacjeljivanje rana. Slabo zacjeljujuće kronične rane i čirevi u predjelu potkoljenica / stopala nazivaju se dijabetičko stopalo.
Dijabetes i depresija
Oko četvrtine svih pacijenata s dijabetesom pati od depresivnog raspoloženja ili depresije. Okidač je obično sam dijabetes, kao i mogući dugoročni učinci koji mogu staviti veliki psihološki stres na pogođene.
Obrnuto, ljudi s depresijom također imaju povećan rizik od razvoja dijabetesa tipa 2. Jedan od razloga za to mogao bi biti taj što depresivni ljudi manje obraćaju pozornost na zdrav način života, na primjer nezdravo se hrane i malo vježbaju. Takvi čimbenici doprinose razvoju dijabetesa tipa 2. Osim toga, depresija bi mogla promijeniti hormonalni sustav i metabolizam pacijenta putem različitih signalnih puteva na način da se favorizira dijabetes.
Bez obzira na preciznu vezu između dijabetesa i depresije, obje bolesti treba pravilno liječiti. U protivnom se zdravlje dotične osobe može pogoršati. Na primjer, mnogi depresivni pacijenti zanemaruju terapiju snižavanja šećera u krvi - više ne uzimaju tako pažljivo tablete šećera u krvi ili injekcije inzulina.
Za liječenje depresije, liječnik propisuje samo određene aktivne tvari za dijabetičare. Neki lijekovi imaju negativan učinak na težinu i šećer u krvi. Prikladni su, na primjer, selektivni inhibitori ponovne pohrane serotonina (SSRI), poput sertralina, koji su ionako uobičajeni. Pravilnom terapijom ne samo da se poboljšava depresivno raspoloženje. Također može rezultirati boljom razinom šećera u krvi.
Dijabetes i impotencija
Mnogi muškarci dijabetičari žale se na erektilnu disfunkciju (erektilna disfunkcija). Razlog: Visoka razina šećera u krvi oštećuje krvne žile u erektilnom tkivu penisa. To može ometati protok krvi neophodan za erekciju. Oštećenje autonomnog živčanog sustava, koje je važno za erekciju, te osjetljivih živčanih puteva također mogu igrati ulogu u razvoju impotencije kod dijabetesa melitusa.
Dijabetes: uzroci i čimbenici rizika
Svi oblici dijabetes melitusa temelje se na oslabljenoj regulaciji šećera u krvi. Točnije možete razumjeti samo ako poznajete osnove regulacije šećera u krvi:
Nakon obroka, sastojci hrane poput šećera (glukoze) apsorbiraju se u krv kroz tanko crijevo, uzrokujući porast razine šećera u krvi. Time se stimuliraju određene stanice u gušterači - takozvane "Langerhansove beta stanice otočića" (skraćeno beta stanice) - na oslobađanje inzulina. Ovaj hormon osigurava da glukoza iz krvi dospije do tjelesnih stanica, gdje služi kao opskrbljivač energijom za metabolizam. Tako inzulin snižava razinu šećera u krvi.
Ovako djeluje inzulin
U slučaju dijabetesa, ova regulacija šećera u krvi poremećena je (barem) u jednoj važnoj točki.
Dijabetes melitus tip 1
U šećernoj bolesti tipa 1, mjesto poremećene regulacije šećera u krvi je gušterača: U pacijenata, beta stanice koje proizvode inzulin uništavaju vlastita tjelesna antitijela. Ova autoantitijela pogrešno smatraju da su beta stanice opasne ili strane i napadaju ih. Posebno djeca s dijabetesom tipa 1 često također imaju autoantitijela protiv inzulina.
Dijabetes tipa 1 je stoga autoimuna bolest. Još se ne zna točno zašto se to događa. Stručnjaci pretpostavljaju genetsku predispoziciju i različite čimbenike rizika (poput infekcija) koji potiču razvoj ove bolesti šećerne bolesti.
Uništavanje beta stanica rezultira apsolutnim nedostatkom inzulina. Osobe s dijabetesom tipa 1 moraju doživotno ubrizgati inzulin kako bi nadoknadile.
Više o razvoju, liječenju i prognozi ovog oblika dijabetesa možete pročitati u članku Dijabetes tipa 1.
Dijabetes melitus tip 2
U šećernoj bolesti tipa 2 polazište poremećene regulacije šećera u krvi nalazi se u tjelesnim stanicama: gušterača u početku obično još uvijek proizvodi dovoljno inzulina. Međutim, stanice tijela postaju sve osjetljivije na nju. Ova inzulinska rezistencija izaziva relativni nedostatak inzulina: inzulina bi zapravo bilo dovoljno, ali njegov učinak nije dovoljan. Kao odgovor, tijelo uzrokuje da beta stanice stvaraju sve više i više inzulina. Gušterača ne može zauvijek izdržati ovu prekomjernu proizvodnju: s vremenom se beta stanice iscrpljuju, tako da proizvodnja inzulina opada. Zatim dolazi do apsolutnog nedostatka inzulina.
Razlike u šećernoj bolesti tipa I i tipa II
Ne zna se točno zašto se takvi patološki razvoj pa tako i dijabetes tipa 2 javljaju kod nekih ljudi. No, nepovoljni čimbenici načina života igraju važnu ulogu:
Većina dijabetičara tipa 2 ima prekomjernu težinu ili čak pretilost. Masne stanice u području trbuha posebno tvore upalne tvari koje mogu uzrokovati inzulinsku rezistenciju. Povećan opseg struka stoga povećava rizik od dijabetesa melitusa tipa 2. Isto se odnosi i na druge čimbenike, poput pušenja i nedostatka tjelovježbe. Osim toga, genetska komponenta pripisuje se dijabetes melitusu tipa 2.
Više o ovom najčešćem obliku dijabetesa možete pročitati u članku Dijabetes tipa 2.
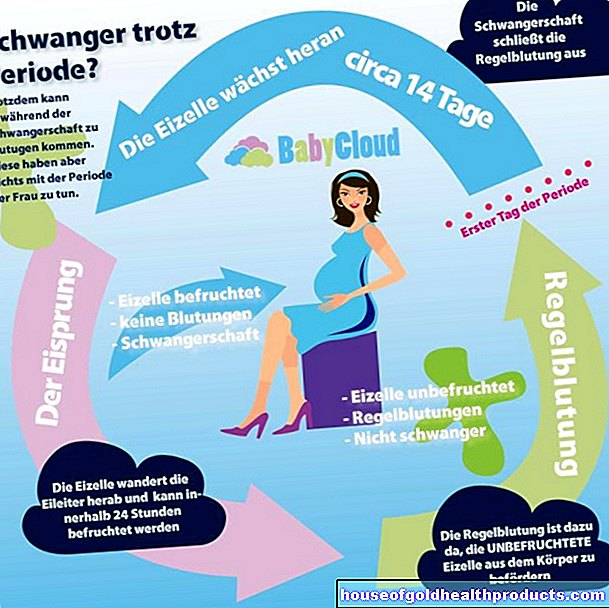
Gestacijski dijabetes
Neke žene tijekom trudnoće dobiju prolazni dijabetes. Liječnici tada govore o gestacijskom dijabetesu (ili dijabetesu tipa 4). Čini se da su različiti čimbenici uključeni u njegov razvoj:
Tijekom trudnoće se oslobađa više hormona koji su antagonisti inzulina (npr. Kortizol, estrogeni, progesteron, prolaktin). Osim toga, zahvaćene žene očito imaju kronično smanjenu osjetljivost na inzulin: Stanice tijela stoga manje reagiraju na inzulin. To postaje sve izraženije kako trudnoća napreduje.
Osim toga, postoje neki čimbenici koji povećavaju rizik od gestacijskog dijabetesa. To uključuje, na primjer, prekomjernu težinu i dijabetes u obitelji.
Više o razvoju, simptomima, rizicima i liječenju gestacijskog dijabetesa pročitajte u članku Gestacijski dijabetes.
Dijabetes melitus tip 3
Postoje neki rijetki oblici dijabetesa koji se ponekad grupiraju pod pojam dijabetes tipa 3. Imaju druge uzroke osim dijabetesa tipa 1 i tipa 2 i gestacijskog dijabetesa.
Jedan primjer je MODY (dijabetes zrelog doba kod mladih), poznat i kao dijabetes tipa 3a. Uključuje različite oblike dijabetesa koji se javljaju u djece i adolescenata (prije 25. godine). Oni su uzrokovani određenim genetskim nedostacima u beta stanicama gušterače.
Nasuprot tome, dijabetes tipa 3b temelji se na genetskim defektima koji narušavaju djelovanje inzulina. Ako su određene kemikalije ili lijekovi uzrok dijabetesa, liječnici govore o tipu 3e.
Više o ovoj skupini rijetkih oblika dijabetesa možete pročitati u članku Dijabetes tipa 3.
Dijabetes u djece
Većina djece s dijabetesom ima dijabetes tipa 1. U međuvremenu, sve više potomaka dobiva dijabetes tipa 2:
U prošlosti je to bio uglavnom problem starijih ljudi - otuda i raniji izraz "starosni dijabetes" za tip 2. Međutim, suvremeni, zapadni način života značio je da sve više djece i adolescenata ima glavne čimbenike rizika za bolest. To su pretilost, sjedilački način života i nezdrava prehrana. Zbog toga je dijabetes tipa 2 sada sve češći kod mladih ljudi.
Više o uzrocima, simptomima i liječenju dječjeg dijabetesa pročitajte u članku Dijabetes u djece.
Dijabetes: pregledi i dijagnoza
Prava osoba za kontakt ako sumnjate na dijabetes je vaš obiteljski liječnik ili specijalist interne medicine i endokrinologije. No, velika većina svih šećernih bolesti je dijabetes tipa 2 - i to se samo sporo razvija. Neki simptomi (poput umora ili smetnji vida) nisu izravno povezani s metabolizmom šećera kod pacijenata.
Mnogi se stoga pitaju: „Kako prepoznati dijabetes? Na koje znakove treba misliti o mogućem dijabetesu? "Odgovor: Ako možete odgovoriti sa" da "na jedno ili više sljedećih pitanja, trebali biste razgovarati sa svojim liječnikom o tome:
- Jeste li nedavno osjetili mučan osjećaj žeđi bez neobičnog fizičkog napora i pili ste znatno više nego inače?
- Morate li često i u velikim količinama mokriti, čak i noću?
- Osjećate li se često fizički slabo i umorno?
- Imate li u obitelji poznati dijabetes?
Razgovor i fizički pregled
Liječnik će s vama detaljno razgovarati kako bi prikupio vašu povijest bolesti (anamnezu). Na primjer, pita vas o vašim simptomima. Također biste trebali opisati simptome za koje sumnjate na neki drugi uzrok (poput stresa kao razloga za probleme s koncentracijom).
Obavijestite svog liječnika o svim popratnim bolestima, poput visokog krvnog tlaka ili poremećaja cirkulacije u nogama. Mogle bi se već pokazati kao posljedice dugogodišnjeg dijabetesa tipa 2.
Nakon intervjua slijedi fizički pregled. Ovdje liječnik obraća pozornost na to kako dobro osjećate fine dodire po rukama i nogama. Ako teško ili nikako, to bi već moglo ukazivati na oštećenje dijabetičkog živca (dijabetička polineuropatija).
Mjerenje šećera u krvi (testovi za dijabetes)
Razumljivo, mjerenje razine šećera u krvi najinformativnije je za dijabetes. Posebnu ulogu imaju sljedeći pregledi:
- Šećer u krvi natašte: Mjerenje šećera u krvi nakon najmanje osam sati bez hrane
- HbA1c: takozvani "dugotrajni šećer u krvi", također važan za tijek bolesti
- Oralni test tolerancije glukoze (oGTT): "stresni test šećera" u kojem pacijent pije definiranu otopinu šećera; tada se u određenim intervalima mjeri razina šećera u krvi
Ti se pregledi često sažimaju pod izrazom testovi za dijabetes. Često to uključuje i pretrage urina koje se provode ako se sumnja na dijabetes. Budući da se šećer može otkriti u urinu dijabetičara (glukozurija) - ali ne i kod zdravih ljudi.
Vaš liječnik će napraviti pretrage krvi i urina za dijagnosticiranje dijabetesa. U trgovinama su dostupni i neki samotestovi koje svaki laik može samostalno obaviti kod kuće. Međutim, ne dopuštaju dijagnozu - ako su rezultati ispitivanja uočljivi, trebate otići liječniku na detaljniji pregled.
Detaljne informacije o temi pregleda dijabetesa možete pronaći u tekstu Test za dijabetes.
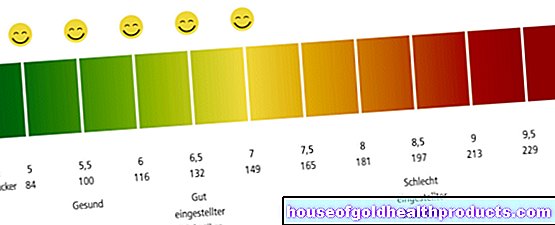
Vrijednosti dijabetesa
Dijabetes je prisutan ako su šećer u krvi natašte, HbA1c ili oralni test tolerancije na glukozu previsoki. Ali što znači "previsoko"? Koje granične vrijednosti označavaju prijelaz iz "zdrave" u "oslabljenu toleranciju glukoze" i dalje u "dijabetes"?
Sljedeće se odnosi na šećer u krvi natašte, na primjer: Ako je uzastopno 126 mg / dl ili više, pacijent je dijabetičar. Ako ponovljena mjerenja rezultiraju vrijednostima između 100 i 125 mg / dl, postoji poremećena tolerancija glukoze. Smatra se preliminarnom fazom dijabetesa ("predijabetes").
Različite vrijednosti dijabetesa ne igraju samo odlučujuću ulogu u dijagnostici dijabetesa. Nakon toga se također moraju redovito provjeravati: to je jedini način za procjenu tijeka bolesti i učinkovitosti liječenja dijabetesa. Kontrolna mjerenja djelomično provode sami pacijenti (npr. Test glukoze u krvi).
Više o graničnim vrijednostima i procjeni šećera u krvi, HbA1c i oGTT -a možete pročitati u članku Vrijednosti dijabetesa.
Test na antitijela kod dijabetesa tipa 1
Otkrivanje protutijela protiv beta stanica (protutijela stanica otočića) ili protiv inzulina (inzulinska antitijela) također je korisno u dijagnostici autoimune bolesti dijabetesa tipa 1. Kod mnogih oboljelih, ta se autoantitijela mogu otkriti u krvi mnogo prije nego što se pojave prvi simptomi.
Test antitijela također se može naznačiti kako bi se razlikovala dijabetes tipa 1 i tipa 2 - na primjer ako se tip 2 neobično javlja u mladoj dobi.
Daljnja istraživanja
Daljnji pregledi služe za utvrđivanje mogućih posljedica bolesti dijabetesa u ranoj fazi. Na primjer, liječnik će provjeriti je li vaš osjećaj dodira oko ruku i nogu normalan. Budući da povećana razina šećera u krvi može oštetiti živčane puteve. S vremenom to uzrokuje poremećaje osjetljivosti.
Oštećenje krvnih žila također može utjecati na retinu očiju. Liječnik će stoga provjeriti je li vam se vid pogoršao. Tada oftalmolog obično provodi poseban pregled oka.
Dijabetes: liječenje
Terapija šećerne bolesti ima za cilj smanjiti povišenu razinu šećera u krvi i spriječiti štetne posljedice dijabetesa na krvne žile, živce i organe. S jedne strane, to bi trebalo postići mjerama koje se ne odnose na lijekove: Prije svega, pravilna prehrana i dovoljno vježbanja mogu poboljšati razinu šećera u krvi. Redovito mjerenje razine šećera u krvi pomaže u praćenju tijeka bolesti (moguće uz pomoć dnevnika za dijabetes).
S druge strane, za liječenje dijabetesa često su potrebni i lijekovi protiv dijabetesa (antidijabetički lijekovi). Dostupni su oralni pripravci (tablete za snižavanje šećera u krvi) i inzulin, koji se mora ubrizgati. Koja se antidijabetička sredstva koriste u pojedinačnim slučajevima ovisi o vrsti dijabetesa i težini bolesti.
U nastavku ćete pronaći više informacija o različitim mjerama terapije dijabetesa:
Edukacija o šećernoj bolesti
Ako se dijagnosticira dijabetes, pacijenti bi trebali proći obuku o dijabetesu.Tamo možete saznati sve što trebate znati o svojoj bolesti, mogućim simptomima i posljedicama, kao i mogućnostima liječenja. Osim toga, dijabetičari na treningu uče što može dovesti do iznenadnih komplikacija (poput hipoglikemije) i što tada učiniti.
Dnevnik dijabetesa
Nakon što vam je dijagnosticiran dijabetes melitus, morat ćete redovito mjeriti razinu šećera u krvi. Za bolji pregled trebate voditi dnevnik. Tamo se bilježe sve izmjerene vrijednosti. Možete unijeti i druge važne parametre, kao što su upotreba i doziranje tableta šećera u krvi ili očitanje inzulina ili krvnog tlaka. Kad idete liječniku, ponesite dnevnik sa sobom.
Takav dnevnik dijabetesa posebno se preporučuje dijabetičarima tipa 1 s takozvanim "krhkim dijabetesom". Ovo je zastario izraz za dijabetičare tipa 1 koji pate od snažno fluktuirajućih razina šećera u krvi (lomljivo = nestabilno). Metabolička neravnoteža može uzrokovati brojne boravke u bolnici.
Dijeta za dijabetes
Raznovrsna i uravnotežena prehrana važna je za sve, ali posebno za dijabetičare. Važno je izbjeći velike skokove šećera u krvi nakon jela i iznenadne niske razine šećera u krvi (hipoglikemija). Iz tog razloga, pacijenti bi trebali dobiti individualne nutricionističke savjete odmah nakon što im je dijagnosticiran dijabetes. Tamo možete saznati kako se hraniti pravilno i zdravo.
Ako pacijenti dosljedno provode pojedinačne prehrambene preporuke, mogu značajno doprinijeti smanjenju razine šećera u krvi i održavanju iste pod kontrolom. Zato je odgovarajuća prehrana dio svake terapije dijabetesa.
Više o pravilnoj prehrani za osobe s dijabetesom možete pročitati u članku Dijabetes - dijeta.
Jedinice za kruh
Ugljikohidrati imaju posebnu ulogu u pravilnoj prehrani dijabetičara. Oni su prvenstveno odgovorni za porast razine šećera u krvi nakon jela. Konkretno, pacijenti koji si sami ubrizgavaju inzulin moraju znati procijeniti količinu ugljikohidrata u planiranom obroku. Ovo je jedini način da odaberete pravu dozu inzulina.
Kako bi se lakše procijenio sadržaj ugljikohidrata u hrani, uvedene su jedinice za kruh (BE). Primjenjuje se sljedeće: 1 BE odgovara 12 grama ugljikohidrata. Na primjer, kriška kruha od cijelog zrna (60 grama) ima 2 jedinice kruha. Čaša soka od mrkve daje 1 BU.
Više o izračunu jedinica kruha i tablici BE s različitim namirnicama možete pronaći u članku Jedinice kruha.
Dijabetes i tjelovježba
Dijabetičari mogu imati koristi od tjelesne aktivnosti na nekoliko načina:
Prvo, redovita tjelesna aktivnost pomaže u smanjenju prekomjerne težine, što je osobito uobičajeno kod mnogih dijabetičara tipa 2. Prekomjerna težina često je glavni razlog zašto tjelesne stanice slabije reagiraju na inzulin.
Drugo, rad mišića također izravno povećava osjetljivost tjelesnih stanica na inzulin. Time se poboljšava apsorpcija šećera iz krvi u stanice. Oni koji su redovito aktivni u sportu često mogu smanjiti dozu lijekova za snižavanje šećera u krvi (tablete ili inzulin) (samo u dogovoru s liječnikom!).
Treće - tjelesna aktivnost poboljšava dobrobit i kvalitetu života. To je osobito važno za osobe s kroničnim bolestima poput dijabetesa. Kronična patnja može biti psihološki vrlo stresna i pridonijeti depresivnom raspoloženju.
Dijabetičari bi stoga trebali osigurati dovoljno vježbanja u svakodnevnom životu i redovito se baviti sportom - prirodno prilagođenim dobi, tjelesnoj pripremljenosti i općem zdravlju. Posavjetujte se sa svojim liječnikom ili sportskim terapeutom o tome kojim i koliko sportom se možete baviti i na što morate paziti prilikom vježbanja.
Vježbanje može uvelike smanjiti šećer u krvi. Dijabetičari tada moraju pomno pratiti razinu šećera u krvi i vježbati ispravnu prilagodbu unosa inzulina i šećera.
Oralni lijekovi za dijabetes
Temelj svakog liječenja dijabetesa tipa 2 je promjena načina života. To uključuje, prije svega, promjenu prehrane, kao i redovitu tjelovježbu i sport. Ponekad su ove mjere dovoljne da se razina šećera u krvi dijabetičara tipa 2 spusti na zdraviju razinu. U suprotnom će liječnik propisati i oralne antidijabetičke lijekove. U nekim slučajevima koriste se i sredstva koja se ubrizgavaju pod kožu.
Postoje različite klase tvari ovih lijekova za dijabetes u obliku tableta. Razlikuju se u mehanizmu djelovanja s kojim snižavaju visoku razinu šećera u krvi. Najčešće se propisuju metformin i takozvane sulfoniluree (poput glibenklamida).
Prvo se pokušava kontrolirati razina šećera u krvi dijabetičara tipa 2 samo jednim takvim oralnim antidijabetikom (monoterapija). Ako to ne uspije, liječnik će propisati i druge tablete protiv dijabetesa ili inzulin (kombinirana terapija). Liječenje dijabetesa melitusa tipa 2 rijetko se provodi isključivo inzulinom (vidi dolje).
Usput: Oralni lijekovi protiv dijabetesa obično se ne koriste za dijabetes tipa 1 - ovdje ne postižu dovoljan uspjeh. Mogu biti korisni samo kod pacijenata s prekomjernom tjelesnom težinom s povećanim rizikom od srčanih bolesti.
Osim toga, nisu odobreni za liječenje gestacijskog dijabetesa jer većina aktivnih sastojaka može imati štetne učinke na dijete. Metformin se koristi samo u vrlo rijetkim iznimnim slučajevima, ako je apsolutno potrebno, u trudnica kako bi se snizile vrlo visoke razine šećera u krvi (kao "upotreba izvan oznake").
Inzulinska terapija
Liječenje dijabetesa tipa 1 ima za cilj nadoknaditi apsolutni nedostatak inzulina u pacijenata. To je moguće samo injekcijama inzulina. To znači: svaki dijabetičar tipa 1 mora redovito sebi davati inzulin. Dijabetičari tipa 2 i žene s gestacijskim dijabetesom također rijetko trebaju inzulin. Inzulinska terapija može se provesti na različite načine:
Konvencionalna inzulinska terapija
S konvencionalnom inzulinskom terapijom, inzulin se ubrizgava prema fiksnom rasporedu, obično ujutro i navečer. To čini konvencionalnu inzulinsku terapiju lakom za korištenje. Međutim, ograničava pacijenta: velika odstupanja od uobičajenog plana obroka nisu moguća, a opsežna tjelesna aktivnost može dovesti do problema. Konvencionalna inzulinska terapija stoga je osobito prikladna za pacijente koji se mogu pridržavati vrlo krutog dnevnog i prehrambenog plana i za koje bi provedba pojačane inzulinske terapije bila preteška.
Konvencionalna inzulinska terapija
Pojačana inzulinska terapija (ICT dijabetes)
Pojačana inzulinska terapija nastoji što je moguće preciznije oponašati fiziološko oslobađanje inzulina. U skladu s tim, primjena inzulina je teža nego kod konvencionalne inzulinske terapije. Temelji se na osnovnom principu bolusa:
Pacijenti ubrizgavaju malu količinu dugotrajnog inzulina jednom ili dva puta dnevno kako bi pokrili svoje osnovne potrebe za inzulinom (osnovni inzulin). Osim toga, obični inzulin ili inzulin kratkog djelovanja ubrizgava se prije obroka. Ovaj bolusni inzulin ima namjeru "presresti" očekivano povećanje šećera u krvi (nakon jela). Pacijenti moraju izračunati svoju dozu uzimajući u obzir trenutnu razinu šećera u krvi, doba dana i obrok koji planiraju pojesti.
Intenzivirana inzulinska terapija zahtijeva dobru obuku i vrlo dobru suradnju pacijenata (usklađenost). Inače, netočni izračuni doze inzulina lako mogu dovesti do opasne hipoglikemije dijabetesa.
Prednost osnovnog koncepta bolusa je u tome što, ako se pravilno koristi, omogućuje vrlo dobru kontrolu šećera u krvi. Osim toga, pacijenti mogu jesti što žele i vježbati kako im se prohtije.
Inzulinska pumpa ("pumpa za dijabetes")
Liječenje dijabetesa inzulinskom pumpom naziva se i kontinuirana potkožna inzulinska infuzijska terapija (CSII). Mali uređaj sastoji se od pumpe s spremnikom inzulina koju dijabetičar uvijek nosi sa sobom (npr. Na pojasu). Pumpa je spojena na malu iglu putem tanke cijevi koja ostaje trajno u potkožnom masnom tkivu (obično na trbuhu).
Programabilna inzulinska pumpa redovito i automatski isporučuje male količine inzulina u tkivo, koje pokrivaju bazalne potrebe. Uređaj oponaša funkciju gušterače. Prije obroka, pacijent može povući dodatnu količinu inzulina (bolus) pritiskom na gumb, prilagođen obroku, dobu dana i trenutnoj razini šećera u krvi.
Inzulinska pumpa sprječava dijabetičare tipa 1 da se bave inzulinskim štrcaljkama te omogućuje fleksibilne obroke i spontane sportske aktivnosti. To je osobito korisno za mlade pacijente. Osim toga, šećer u krvi ovdje se može postaviti još stabilnije nego pomoću inzulinskih štrcaljki. Mnogi pacijenti navode da im se kvaliteta života značajno poboljšala zahvaljujući "pumpi za dijabetes".
Postavljanje i podešavanje inzulinske pumpe treba obaviti u specijaliziranoj klinici ili ordinaciji za dijabetes. Pacijenti moraju proći opsežnu obuku o korištenju pumpe. Pogreške u doziranju mogu brzo postati opasne po život! Osim toga, pacijent mora odmah prijeći na inzulinske štrcaljke ako, na primjer, inzulinska pumpa otkaže ili će se morati skinuti na duže vrijeme.
Kontinuirano praćenje glukoze (CGM)
Noviji razvoj je mali senzor glukoze koji se ubacuje u pacijentovo potkožno masno tkivo (npr. Na trbuh). Mjeri sadržaj glukoze u tkivu. Rezultati mjerenja mogu se prenijeti putem radija, na primjer na mali monitor kako bi se podržala pojačana terapija inzulinom (inzulinska terapija podržana senzorom, SuT). Izmjerene vrijednosti mogu se također proslijediti izravno inzulinskoj pumpi (senzorska terapija inzulinskom pumpom, SuP). CGM nudi različite mogućnosti alarma koje upozoravaju pacijenta ako postoji rizik od hipoglikemije ili hipoglikemije.
Važno je, međutim, da pacijenti mjere vlastiti šećer u krvi barem u određenim situacijama, na primjer nakon vježbanja ili prije planirane primjene inzulina. Budući da postoji prirodna razlika između šećera u tkivu (zabilježen CGM -om) i šećera u krvi: Iznad svega, šećer u tkivu visi u krvi - oko pet do 15 minuta, moguće i malo duže. Na primjer, ako šećer u krvi padne već nakon fizičkog napora, mjerenje tkiva još uvijek može pokazati normalne vrijednosti.
Inzulini
U liječenju šećerne bolesti koriste se različiti inzulini. Obično je to umjetno proizveden humani inzulin. Osim humanog inzulina, dostupni su i svinjski inzulin te analozi inzulina. Analozi inzulina također se proizvode umjetno. Međutim, njihova se struktura neznatno razlikuje od strukture humanog inzulina, a time i humanog inzulina.
Inzulinski pripravci mogu se klasificirati prema početku djelovanja i trajanju djelovanja. Na primjer, postoje inzulini kratkog i dugotrajnog djelovanja. Da bi liječenje dijabetesa bilo uspješno, vrlo je važno da se ispravni inzulini daju u točno vrijeme i u ispravnoj dozi.
Više o raznim pripravcima inzulina i njihovoj uporabi možete pročitati u članku Inzulin.
"DMP - Dijabetes" (Program upravljanja bolestima)
Dijabetes melitus jedna je od najčešćih kroničnih bolesti u zapadno industrijaliziranim zemljama. Zbog toga takozvani programi upravljanja bolestima postaju sve važniji. Podrijetlom su iz SAD -a. Ovo je koncept koji su organizirala društva za zdravstveno osiguranje, a čiji je cilj olakšati liječnicima pružanje standardiziranog, blisko povezanog raspona terapije i skrbi za kronične bolesnike. U slučaju dijabetesa, to uključuje informativne brošure, savjetovanja i tečajeve obuke na temu dijabetesa.
Dijabetes: tijek bolesti i prognoza
Tijek bolesti i prognoza vrlo su različiti za pojedine vrste šećerne bolesti. Međutim, kod svih oblika dijabetesa pacijenti mogu imati pozitivan utjecaj na tijek bolesti ako savjesno provode terapijske preporuke (odanost terapiji = usklađenost). Time se sprječavaju komplikacije i značajno smanjuje rizik od komplikacija uzrokovanih dijabetesom.
Redoviti pregledi kod liječnika važni su i za dijabetičare. Na primjer, znakovi komplikacija zbog dijabetesa mogu se identificirati i liječiti u ranoj fazi.
Hoće li se dijabetes izliječiti, ovisi o pojedinom obliku bolesti. Tip 1 trenutno je u pravilu nepovratna dijagnoza. U tipu 2, barem u ranoj fazi, dosljedne prilagodbe načina života mogu značajno ublažiti bolest. Ponekad nije potrebna daljnja terapija. Potpuni lijek za dijabetes obično je moguć samo s dijabetesom mellitusom tipa 4 (gestacijski dijabetes): Nakon hormonske nužde u trudnoći, žensko tijelo obično se vraća u normalan status i dijabetes nestaje.
S dijabetesom mellitusom, očekivano trajanje života ovisi o tome može li se šećer u krvi trajno kontrolirati i koliko se pacijent dosljedno pridržava terapije (usklađenost). Moguće popratne i sekundarne bolesti poput visokog krvnog tlaka, povećane razine lipida u krvi ili slabosti bubrega također imaju veliki utjecaj. Ako se pravilno liječe, to može imati pozitivan učinak na očekivano trajanje života.
Dijabetes: komplikacije i sekundarne bolesti
Ako se šećerna bolest loše kontrolira, postoji rizik od akutne metaboličke neravnoteže - bilo zbog toga što je šećer u krvi prenisko (hipoglikemija) ili previsok (hiperglikemija). U drugom slučaju može doći do hiperosmolarnog hiperglikemijskog sindroma ili dijabetičke ketoacidoze. I jedno i drugo može dovesti do dijabetičke kome (Coma diabeticum).
Usput: Prijelazi između normalne razine šećera u krvi, hipoglikemije i hipoglikemije su tekući.
Dugoročno gledano, loše prilagođena razina šećera u krvi može potaknuti sekundarne bolesti. Visoka razina šećera u krvi oštećuje krvne žile (dijabetička angiopatija), na primjer, što dovodi do poremećaja cirkulacije. To može dovesti do "povremene klaudikacije" (PAD), bolesti bubrega (dijabetička nefropatija), bolesti oka (dijabetička retinopatija), srčanog ili moždanog udara. Živci su također oštećeni u dijabetičara (dijabetička polineuropatija). To dovodi do sindroma dijabetičkog stopala, na primjer.
Više o komplikacijama dijabetesa i sekundarnim bolestima pročitajte u nastavku.
Nizak šećer u krvi (hipoglikemija)
Kritično nizak šećer u krvi najčešća je komplikacija kod osoba s dijabetesom. To je uzrokovano količinom inzulina u krvi koja je previsoka za trenutne potrebe. Pacijenti s dijabetesom koji ubrizgavaju inzulin ili uzimaju tablete koje potiču proizvodnju inzulina (sulfoniluree ili glinidi) posebno su izloženi riziku od hipoglikemije:
Ako ste slučajno predozirali lijek, razina šećera u krvi previše će pasti. Preskakanje obroka ili intenzivna tjelovježba također mogu potaknuti hipoglikemiju ako se na odgovarajući način ne prilagodi terapija lijekovima.
Pacijenti sa niskim šećerom u krvi znoje se, drhte i, između ostalog, dobivaju lupanje srca. Teška hipoglikemija može biti opasna po život.
Hiperosmolarni hiperglikemijski sindrom (HHS)
Ova ozbiljna metabolička neravnoteža javlja se uglavnom kod starijih dijabetičara tipa 2. Ako pogriješite u uporabi inzulina ili oralnih lijekova protiv dijabetesa, dolazi do nedostatka inzulina. Od toga se HHS polako razvija danima ili tjednima:
Šećer u krvi raste do iznimno visokih vrijednosti (> 600 mg / dl). Zbog zakona fizike (osmoza), velika količina šećera uklanja velike količine tekućine iz tjelesnih stanica. Budući da stariji pacijenti uglavnom piju malo, to može dovesti do ekstremne dehidracije.
Znakovi HHS -a razvijaju se polako. U početku postoje uglavnom nekarakteristične tegobe poput umora i pospanosti. Osim toga, postoje i drugi simptomi kao što su zamagljen vid, učestalo mokrenje, velika žeđ, grčevi u nogama, gubitak težine i nizak krvni tlak. Mogući su i neurološki simptomi poput poremećaja govora i hemiplegije. U ekstremnim slučajevima dolazi do poremećaja svijesti do nesvijesti (kome). Tada postoji opasnost po život!
Hiperosmolarni hiperglikemijski sindrom mora odmah liječiti liječnik! U slučaju poremećaja svijesti, hitnog liječnika potrebno je odmah upozoriti!
Dijabetička ketoacidoza
Dijabetička ketoacidoza također je posljedica povišene razine šećera u krvi (hiperglikemija). Najčešće se javlja kod dijabetičara tipa 1:
Zbog apsolutnog nedostatka inzulina oboljelih, u stanice ne može ući dovoljno "goriva" za proizvodnju energije (šećer u krvi). Tada jetra pokušava nadomjestiti nedostatak energije stvaranjem nove glukoze (glukoneogeneza) i razgradnjom masti. Glukoneogeneza samo pogoršava hiperglikemiju. A pri razgradnji masti nastaju kiseli metabolički produkti (ketonska tijela).Tijelo može samo dio njega izdahnuti u obliku ugljičnog dioksida kroz pluća. Ostatak "zakiseljuje" krv - razvija se acidoza.
Okidači su obično fizički stresne situacije poput infekcije: tijelu tada treba više inzulina nego što je normalno. Ako se inzulinska terapija ne prilagodi na odgovarajući način, postoji rizik od metaboličke neravnoteže. Isto se može dogoditi ako se inzulinske štrcaljke zaborave ili koriste prenisko ili ako inzulinska pumpa ne radi ispravno.
Oni koji su pogođeni imaju povećanu žeđ, mučninu i povraćanje, nedostatak apetita, bolove u želucu i jak umor. Posebno su tipični izrazito duboko disanje (Kussmaulovo disanje) i miris acetona u izdisanom zraku (miris jabuka ili čak sredstva za skidanje laka za nokte). Ako se ne liječi, može doći do poremećaja svijesti do i bez svijesti (koma). Tada postoji opasnost po život!
Dijabetička ketoacidoza hitna je medicinska pomoć! Pacijenti se moraju odmah odvesti u bolnicu i liječiti na odjelu intenzivne njege.
Više o simptomima, uzrocima i liječenju ove metaboličke neravnoteže pročitajte u našem članku "Dijabetička ketoacidoza".
Dijabetička retinopatija
Loše kontrolirana razina šećera u krvi kod dijabetesa oštećuje male krvne žile u mrežnici u očima. Tako se razvija bolest retine poznata kao dijabetička retinopatija.
Oboljeli pacijenti imaju smetnje vida. Vid vam se pogoršava. U ekstremnim slučajevima postoji opasnost od sljepoće. U razvijenim zemljama dijabetička retinopatija vodeći je uzrok sljepoće srednjih godina i treći po učestalosti u svim dobnim skupinama.
Ako bolest retine nije previše napredovala, može se zaustaviti laserskom terapijom.
Više o razvoju i liječenju očne bolesti povezane s dijabetesom možete pročitati u članku Dijabetička retinopatija.
Dijabetička nefropatija
Poput dijabetičke retinopatije, bolest bubrega povezana s dijabetesom temelji se na oštećenju malih krvnih žila (mikroangiopatija) uzrokovanom loše kontroliranom razinom šećera u krvi. Bubrezi tada više ne mogu adekvatno izvršavati svoje funkcije. To uključuje filtriranje (detoksikaciju) krvi i regulaciju ravnoteže vode.
Moguće posljedice dijabetičke nefropatije su visoki krvni tlak povezan s bubrezima, zadržavanje vode u tkivu (edemi), poremećaji metabolizma lipida i anemija. Funkcija bubrega može se nastaviti pogoršavati - pa sve do kroničnog zatajenja bubrega uključujući.
Dijabetička polineuropatija
Dijabetes s trajno loše kontroliranim šećerom u krvi može oštetiti i poremetiti živce. Ova dijabetička polineuropatija najprije se pojavljuje na stopalu i potkoljenici - razvija se dijabetičko stopalo (vidi dolje).
Dijabetička neuropatija može utjecati i na druge živce u tijelu. Na primjer, oštećenje živaca u autonomnom živčanom sustavu može uzrokovati nizak krvni tlak, poremećaje pražnjenja mjehura, zatvor ili nemogućnost kontrole pražnjenja crijeva. Može doći i do paralize želuca s mučninom i povraćanjem (dijabetička gastropareza). Neki pacijenti imaju i ubrzano srce ili pojačano znojenje. Problemi s erekcijom često se opažaju kod muških pacijenata.
Dijabetičko stopalo
Sindrom dijabetičkog stopala razvija se na temelju oštećenja živaca povezanih s dijabetesom i vaskularnih oštećenja povezanih s dijabetesom:
Poremećaji živaca izazivaju abnormalne senzacije (poput "igle i igle") i poremećaje osjetljivosti u stopalu i potkoljenici. Potonji uzrokuju da pacijent, primjerice, percipira toplinu, pritisak i bol (npr. Od pretijesnih cipela) samo u smanjenoj mjeri. Osim toga, postoje poremećaji cirkulacije (kao posljedica vaskularnog oštećenja). Sve to dovodi do lošeg zacjeljivanja rana. Mogu se razviti kronične rane i često se inficirati. Također se može pojaviti gangrena, pri čemu tkivo odumire. U najgorem slučaju potrebna je amputacija.
Više o ovim komplikacijama dijabetičkog stopala možete pročitati u članku Dijabetičko stopalo.
Invalidska propusnica
Pacijenti s dijabetesom mogu iskoristiti posebne pogodnosti za teške invalide. Ozbiljan invaliditet postoji ako je terapeutski napor vrlo velik, a zahvaćena osoba ozbiljno ograničena u svakodnevnom životu zbog bolesti. U međuvremenu, mnogi od njih svake godine podnose zahtjev za invalidnu kartu. Time se pacijentima s dijabetesom daje značajna nadoknada za nedostatke poput poreznih olakšica, besplatnog javnog prijevoza ili smanjenog pristupa kulturnim ustanovama.
Živjeti s dijabetesom
Dijabetes melitus može utjecati na cijeli život osobe. Počinje s malim stvarima (poput konzumiranja alkohola na obiteljskim proslavama) i proteže se do životnih pitanja poput planiranja obitelji i želje za rađanjem djece.
Putovanje je također važno pitanje za mnoge dijabetičare: Što ja, kao dijabetičar, moram uzeti u obzir prilikom putovanja zrakoplovom? Koje lijekove i medicinsko posuđe moram ponijeti sa sobom? Kako se čuvaju? Što je s cijepljenjem?
Odgovore na ova i druga pitanja o svakodnevnom životu s dijabetesom melitusom možete pročitati u članku Živjeti s dijabetesom.
Dodatne informacije:
Preporuke za knjige:
- Dijabetes tipa 2: kako poduzeti ciljane protumjere (dr. Ellen Jahn, 2014, Stiftung Warentest)
Smjernice:
- Nacionalna smjernica za skrb "Terapija dijabetesa tipa 2", od ožujka 2021
- S2k smjernica Njemačkog društva za dijabetes (DDG): "Dijagnoza, terapija i praćenje dijabetesa melitusa u starosti", od srpnja 2018.
- S3 smjernica Njemačkog društva za dijabetes (DDG): „Terapija dijabetesa tipa 1“, od ožujka 2018.
- S3 smjernica Njemačkog društva za dijabetes i Njemačkog društva za ginekologiju i akušerstvo: "Gestacijski dijabetes melitus (GDM), dijagnostika, terapija i naknadna njega", od veljače 2018.
- S3 smjernica "Dijagnoza, terapija i praćenje dijabetesa melitusa u djece i adolescenata" Njemačkog društva za dijabetes (DDG) i Radne skupine za pedijatrijsku dijabetologiju (AGPD) (status: 2015.)
- Nacionalne smjernice za prevenciju i terapiju retinalnih komplikacija kod dijabetesa (od 2015.)
- Nacionalna zdravstvena smjernica za bubrežne bolesti u odraslih s dijabetesom (od 2015.)