Hipoplastični sindrom lijevog srca
Martina Feichter studirala je biologiju u izbornoj ljekarni u Innsbrucku, a također je uronila u svijet ljekovitog bilja. Odatle nije bilo daleko do drugih medicinskih tema koje je i danas plijene. Školovala se za novinara na Axel Springer akademiji u Hamburgu, a od 2007. radi za - prvo kao urednik, a od 2012. kao slobodni pisac.
Više o stručnjacima za Sav sadržaja provjeravaju medicinski novinari.
Hipoplastični sindrom lijevog srca (HLHS) ozbiljna je urođena srčana greška. Lijeva polovica srca i glavna arterija su nedovoljno razvijeni (= hipoplastični) ili imaju nedostatke. Rezultat je zatajenje srca - srce ne može pumpati dovoljno krvi po tijelu. Ako se oboljele bebe ne liječe brzo, umrijet će. Više o hipoplastičnom sindromu lijevog srca pročitajte ovdje!
ICD kodovi za ovu bolest: ICD kodovi su međunarodno priznati kodovi za medicinske dijagnoze. Mogu se naći, na primjer, u liječničkim dopisima ili na potvrdama o nesposobnosti za rad. P23
Kratak pregled
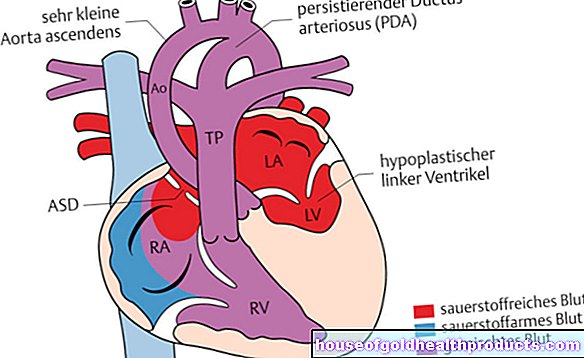
- Što je hipoplastični sindrom lijevog srca (HLHS)? Ozbiljna urođena srčana greška u kojoj su lijeva klijetka i dio glavne arterije koja se od nje grana nedovoljno razvijena. Osim toga, srčani zalisci u lijevoj polovici srca suženi su ili zatvoreni. Ponekad i drugi nedostaci prate hipoplastični sindrom lijevog srca.
- Uzroci: nekoliko promjena (mutacija) u različitim genima
- Učinci: Zatajenje srca (zatajenje srca), što znači da se premalo krvi pumpa u tijelo. Ako se ne liječi, HLHS je smrtonosan u kratkom vremenu nakon rođenja.
- Simptomi: npr. Ubrzano disanje, otežano disanje, blijedohladna koža, slab puls, plavičasta boja kože i sluznice
- Dijagnoza: ultrazvukom srca; rijetko je potrebna kateterizacija srca
- Liječenje: Lijekovi za premošćivanje vremena do operacije u više koraka ili transplantacije srca mogu omogućiti dugoročno preživljavanje.
Što je hipoplastični sindrom lijevog srca (HLHS)?
Hipoplastični sindrom lijevog srca (HLHS) ozbiljna je urođena srčana greška. Uglavnom zahvaća lijevu polovicu srca i glavnu arteriju (aortu) koja se od nje grana. HLHS uzrokuje zatajenje srca (zatajenje srca) čije posljedice dovode do smrti bez brzog liječenja.
Ako je samo jedna srčana komora (komora) potpuno razvijena, kao u HLHS-u, liječnici također govore o jednokomornom srcu ili jednostrukom srcu.
Pojedinosti, hipoplastični sindrom lijevog srca karakterizira kombinacija sljedećih malformacija:
Nerazvijenost lijeve klijetke: Lijeva klijetka je jako nerazvijena (hipoplastična), tj. Vrlo mala. Zbog toga jedva ili nije u stanju ispuniti svoju zadaću - naime pumpati krv u razgranatu glavnu arteriju (aortu) i tako dalje u tijelo (trbušni organi, ruke, noge itd.).
Nerazvijenost uzlazne aorte: Uzlazna aorta ("uzlazna" aorta) prvi je dio glavne arterije (aorte) koja se proteže od lijeve klijetke. Također nije odgovarajuće obučena na HLHS -u.
Nerazvijenost isthmus aortae: Isthmus aortae je prirodno usko grlo u aorti na prijelazu između luka aorte (drugi dio aorte) i silazne aorte ("silazna" aorta; treći dio aorte).
Ozbiljno suženje (stenoza) ili okluzija (atrezija) srčanih zalistaka: zahvaćeni su mitralni ventil (između lijevog atrija i lijeve klijetke) i aortni zalistak (između lijeve klijetke i aorte). Ovisno o vrsti defekta srčanog zaliska, postoje četiri podskupine hipoplastičnog sindroma lijevog srca, poput MA / AoA (atrezija mitralnog i aortnog ventila) ili MS / AoA (stenoza mitralnog ventila i atresija aortnog ventila)
Ponekad je hipoplastični sindrom lijevog srca popraćen drugim malformacijama srca i krvnih žila, poput defekta ventrikularne pregrade: Kod ove vrste srčane mane, septum između dvije komore srca nije potpuno zatvoren. Ili postoje i malformacije koronarnih arterija. Neka djeca s HLHS-om imaju i druge abnormalnosti izvan srca, poput neprekinutog jednjaka ili nedovoljno razvijenog dvanaesnika (atrezija jednjaka ili dvanaesnika).
Hipoplastični sindrom lijevog srca javlja se u do deset posto slučajeva u kontekstu genetskih sindroma kao što je trisomija 21 (Down sindrom) ili Turnerov sindrom.
Hipoplastični sindrom lijevog srca: učestalost
Hipoplastični sindrom lijevog srca je rijedak: pogađa oko jedno do troje djece na 10 000 živorođene djece. Dječaci su češće oboljeli od djevojčica.
Hipoplastični sindrom lijevog srca čini oko jedan do dva posto svih urođenih srčanih mana. Međutim, jedan je od najčešćih uzroka zatajenja srca (zatajenja srca) u novorođenčadi. HLHS je također najčešći uzrok srčane smrti kod beba u prvom tjednu života.
Što se događa na HLHS -u?
Hipoplastični sindrom lijevog srca ima ozbiljne posljedice: nerazvijenost i malformacije lijeve polovice srca čine ga više ili manje neoperativnim. Desna polovica srca mora preuzeti svoj zadatak: pumpati krv u cirkulaciju tijela. To je djeci moguće samo bez problema do nedugo nakon rođenja jer imaju "kratke spojeve" u krvotoku:
Ductus arteriosus i foramen ovale
Ductus arteriosus izravna je vaskularna veza u nerođenog djeteta između plućne arterije (potječe iz desne klijetke i vodi u plućnu cirkulaciju) i aorte - točnije "silazne" aorte (aorta descendens), koja vodi u tijelo Cirkulacija. Za cirkulaciju krvi ploda važno je:
Djetetova pluća ne moraju i još ne mogu ispuniti svoju funkciju u maternici (tj. Napuniti krv kisikom). Umjesto toga, majka isporučuje fetusu oksigeniranu krv. Prolazi kroz pupčanu vrpcu u djetetovu donju šuplju venu i dalje u desnu pretklijetku. Odatle teče kroz desnu klijetku u plućnu arteriju. Ovdje je samo mali dio krvi usmjeren u još uvijek "zatvorena" pluća. Umjesto toga, većina se transportira putem ductus arteriosus izravno u glavnu arteriju (aortu) i tako dalje u cirkulaciju tijela.
Foramen ovale se također može koristiti za zaobilaženje pluća, koja počinju djelovati tek nakon rođenja: Ovo je prirodni mali otvor u atrijskom septumu u fetusa (nerođen od 9. tjedna trudnoće do rođenja). Kroz ovaj otvor dio krvi pupkovine bogate kisikom može teći izravno iz desne u lijevu pretklijetku i tako se dovoditi u cirkulaciju tijela.
Nakon poroda nestaju "kratki spojevi"
U prvih nekoliko dana nakon rođenja, ductus arteriosus se zatvara, a plućna cirkulacija se proširuje: krv koja teče iz desne klijetke u plućnu arteriju sada potpuno dospijeva u pluća, gdje se putem udahnutog zraka puni kisikom. Zatim se vraća u srce putem plućnih vena, na lijevu stranu srca, koju zatim upumpava u tjelesnu cirkulaciju - barem u beba bez HLHS -a.
Foramen ovale se također obično sam zatvara ubrzo nakon rođenja. Ponekad ostaje djelomično ili potpuno (otvoren foramen ovale).
HLHS: Nakon rođenja, "kratki spojevi" su neophodni za preživljavanje
Otvoreni duktus arteriosus i otvoreni ovalni oblik osiguravaju preživljavanje novorođenčadi s HLHS-om: krv obogaćena kisikom, koja dolazi iz sada proširenih pluća i teče u lijevu pretklijetku, može doprijeti u desnu pretklijetku kroz otvoreni oval foramena. Tamo se miješa s deoksigeniranom krvlju iz tijela.
Srce nastavlja pumpati ovu "mješovitu krv" u pluća putem desne klijetke. Odatle dio krvi teče kroz još uvijek otvoren ductus arteriosus u tjelesnu cirkulaciju i na taj način održava opskrbu organima i drugim tkivima.
Zatvaranje duktus arteriosusa ubrzo nakon rođenja stoga ima dramatične posljedice ako je prisutan hipoplastični sindrom lijevog srca. Nerazvijena lijeva klijetka teško ili uopće ne može održati tjelesnu cirkulaciju.
Kao rezultat zatvaranja foramen ovale, krv u lijevom atriju također se vraća u pluća jer više ne može otjecati u desnu pretklijetku. Međutim, desna klijetka nastavlja pumpati krv u pluća. Količina krvi u plućima brzo se povećava, a disanje se značajno pogoršava.
Hipoplastični sindrom lijevog srca: simptomi
Sindrom hipoplastičnog lijevog srca manifestira se simptomima čim se duktus arteriosus počne zatvarati nakon rođenja (djeca s HLHS -om stoga se obično pojavljuju zdrava odmah nakon poroda). Oboljele bebe brzo razvijaju znakove kardiogenog šoka (= šok koji potječe iz srca):
- ubrzano disanje
- Kratkoća daha
- slab puls
- bljedilo
- plavkasto obojenje kože i sluznice (cijanoza)
- niska tjelesna temperatura (hipotermija)
- metabolička acidoza (metabolička acidoza)
- Apatija (letargija)
- smanjeno ili odsutno mokrenje (oligurija ili anurija) - stoga rijetko ima vlažnih pelena
Zbog nerazvijenosti i malformacija lijeve polovice srca i aorte, premalo krvi bogate kisikom završava u cirkulaciji tijela. Osim toga, protok krvi u pluća nastavlja se povećavati kroz različite mehanizme. To dovodi do ogromnog opterećenja disanja.
Ako se stanje cirkulacije nastavi pogoršavati, postoji opasnost od srčanog i moždanog infarkta (moždani udar zbog smanjenog protoka krvi). Oštećenja drugih organa (poput jetre, crijeva) također se mogu pojaviti zbog nedovoljne opskrbe krvlju.
Ako se ductus arteriosus ne otvori odmah ponovo kako bi desna polovica srca nastavila pumpati krv u tjelesnu cirkulaciju putem ovog "kratkog spoja", barem će zasad dijete umrijeti od kardiovaskularnog zatajenja!
Ako novorođenče pokazuje gore opisane simptome, sumnja se na hipoplastični sindrom lijevog srca. To je osobito istinito ako se metabolička acidoza u krvi (metabolička acidoza) pogorša nakon primjene kisika - uobičajen i karakterističan znak HLHS -a. Ponekad se simptomi u početku pogrešno tumače kao "poremećaj prilagodbe". Ako ste zabrinuti za svoju bebu, najbolje je ponovno razgovarati s pedijatrom.
Hipoplastični sindrom lijevog srca: dijagnoza
Nakon svakog poroda, pedijatri, između ostalog, osluškuju srce i mjere zasićenost kisikom u krvi (pulsna oksimetrija). U HLHS -u su, međutim, ti pregledi u početku često normalni.
Hipoplastični sindrom lijevog srca može se pouzdano dokazati ultrazvučnim pregledom srca (ehokardiografija). Uz njihovu pomoć, liječnik može procijeniti koliko su izražene nerazvijenost i malformacije lijeve polovice srca i aorte i koji je podtip HLHS -a prisutan. Pregled pomoću srčanog katetera rijetko je potreban za postavljanje dijagnoze (više o ovom postupku pročitajte ovdje).
Daljnje studije pružaju informacije o učincima i mogućim posljedičnim oštećenjima hipoplastičnog sindroma lijevog srca. Na primjer, različite vrijednosti u krvi pokazuju koliko je izražena metabolička disfunkcija (hiperaciditet). Povećanje srčanog mišića (kardiomegalija), koje je obično prisutno u hipoplastičnom sindromu lijevog srca, može se vidjeti na rendgenskim snimkama prsnog koša (RTG prsnog koša)-kao i povećani uzorak plućnih žila. Rentgen može također pokazati nakupljanje tekućine u plućima (plućni edem).
U većine oboljele djece hipoplastični sindrom lijevog srca otkriva se u maternici - tijekom jednog od ultrazvučnih pregleda koji se provode tijekom trudnoće ili ultrazvučnog pregleda srca fetusa. Liječnici tada započinju liječenje HLHS -a odmah nakon poroda.
Kako se liječi hipoplastični sindrom lijevog srca?
Liječnici odmah premještaju bebe s hipoplastičnim sindromom lijevog srca u neonatalnu jedinicu intenzivne njege ili jedinicu intenzivne njege za djecu sa srčanim oboljenjima. Tamo ga možete ne samo kontinuirano nadzirati, već i stabilizirati dok ne dođe do operacije.
Do tada morate držati duktus arteriosus otvoren: Da biste to učinili, bebi se daje infuzija s prostaglandinom E1 (PEG1). Ovaj aktivni sastojak može spriječiti zatvaranje veze kratkog spoja između plućne arterije i glavne arterije ili može ponovno potpuno otvoriti kratki spoj.
Ako su liječnici već otkrili srčanu manu u maternici, novorođenčadi se daje infuzija prostaglandina odmah nakon rođenja.
Osim toga, bebe s HLHS -om se stabiliziraju i liječe prema potrebi. Ozbiljno bolesne bebe možda će trebati mehaničku ventilaciju kako bi malenom tijelu osigurale opskrbu kisikom. Ponekad i beba s HLHS -om treba lijekove za poboljšanje kardiovaskularne funkcije.
Kirurški zahvat u tri koraka
Za nastavak preživljavanja beba s hipoplastičnim sindromom lijevog srca, liječnici obično preporučuju višestepeni kirurški zahvat: srce i žile u blizini srca (poput aorte, plućne arterije) "preoblikuju se" u tri intervencije. Kao rezultat toga, desna klijetka u budućnosti može preuzeti funkciju nerazvijene lijeve klijetke: Pumpa krv bogatu kisikom iz pluća u tjelesnu cirkulaciju.
"Korištena", krv siromašna kisikom koja teče natrag iz organa teče izravno u pluća preusmjeravanjem bez podrške pumpe iz srca. Nakon tri intervencije, pluća i cirkulacija tijela funkcioniraju praktički odvojeno jedno od drugog sa samo jednom srčanom komorom kao "motorom" (Fontanova cirkulacija).
Raspored kirurškog zahvata u tri koraka:
- 1. faza (Norwoodov postupak / Norwood operacija I, alternativno: hibridna terapija): u prvom tjednu života
- 2. faza (dvosmjerni Glennov ili Hemi-Fontanov postupak, također nazvan Norwoodova operacija II): u dobi od tri do šest mjeseci
- 3. faza (Fontanov postupak, također Norwood OP III): u dobi od 24 do 36 mjeseci
Transplantacija srca
U posebno teškim slučajevima transplantacija srca ponekad je bolji izbor terapije za hipoplastični sindrom lijevog srca od trostupanjskog kardiovaskularnog remodeliranja. Dok ne bude dostupno odgovarajuće srce donatora, liječnici nastavljaju koristiti infuzije prostaglandina (i druge potrebne mjere) kako bi dijete održalo živo. Nažalost, to ne uspijeva uvijek jer je zaliha srca donatora ograničena. Oko 20 posto beba s HLHS -om umire čekajući na transplantaciju.
Neka djeca s jednokomornim srcem s vremenom razviju izraženu srčanu insuficijenciju, čak i nakon operacije. U tim je slučajevima često potrebna i transplantacija srca.
Živjeti s HLHS -om
Hipoplastično lijevo srce zahtijeva od nekih ljudi da uzimaju dugotrajne antikoagulantne lijekove kako bi spriječili stvaranje krvnih ugrušaka. Mnoga djeca također trebaju jedan ili više lijekova za rad srca.
Neka djeca s HLHS -om moraju uzimati antibiotike prije stomatologa ili određene operacije (npr. Na dišnom traktu). Time se sprječava bakterijska upala unutarnje sluznice srca (endokarditis), koja se može pojaviti kao posljedica takvih intervencija.
Djeca kojima je transplantirano srce donatora moraju doživotno uzimati imunosupresive - lijekove koji potiskuju imunološki sustav kako ne bi odbacio strani organ. Kao nuspojava, oboljeli su skloniji infekcijama. Osim toga, imunosupresivi izazivaju patološke promjene u žilama koje opskrbljuju srce (koronarne arterije) u mnoge djece u prvih pet godina. Tada će biti potrebna nova transplantacija srca.
HLHS: Komplikacije
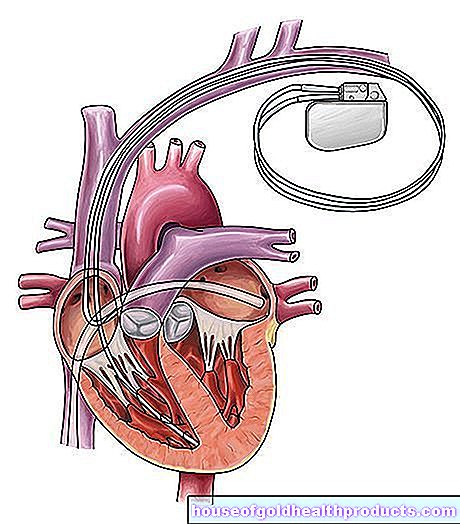
Neka djeca dobivaju aritmije. Ako srce kuca presporo, možda će biti potreban pacemaker. Međutim, operirano HLHS srce također može kucati vrlo brzo. U tim slučajevima mogu pomoći i lijekovi. Liječnici mogu izbrisati određeni dio srčanog mišića (ablacija) kako bi se električni impulsi mogli ponovno redovito širiti.
Moguća posljedica HLHS -a - čak i nakon uspješne operacije - je slabljenje jednokomornog srca. S druge strane, lijekovi mogu djelovati u blagim oblicima. Međutim, ponekad je potrebna transplantacija srca.
Nakon operacije HLHS -a mijenjaju se tlačni uvjeti u cirkulaciji krvi. Na primjer, tlak u šupljoj veni je povećan. Zbog toga proteini bježe iz krvi u crijeva, gdje uzrokuju proljev (sindrom gubitka proteina / enteropatija). Djeca s hipoplastičnim sindromom lijevog srca mogu razviti ovu komplikaciju s godinama. Zbog toga se gubitak proteina kod nekih ljudi javlja tek u adolescenciji.
Pluća, točnije bronhi, također mogu biti zahvaćena ovom vrstom događaja (bronhitis fibroplastica). Oboljela djeca pate od istjecanja proteina i tekućine koja sadrži fibrin, snažnih napada kašlja i ponekad razviju ozbiljne probleme s disanjem. Liječnici tada pokušavaju ublažiti simptome raznim pregledima i mjerama. Prehrana bogata proteinima može biti korisna ili potrebna ako se izgubi previše proteina.
Poremećaji u razvoju često su povezani s hipoplastičnim sindromom lijevog srca. Stoga je važno da se o djeci stalno brinu specijalisti pedijatri i da dobiju ciljanu ranu podršku.
Kvaliteta života djece s HLHS -om
Opća kvaliteta života razlikuje se od slučaja do slučaja. Neka djeca HLHS -a mogu živjeti gotovo normalno (igra, vrtić, škola, lagane vježbe). Drugi su više puta pretrpjeli ozbiljne gubitke u performansama. Međutim, tjelesne performanse osoba s hipoplastičnim sindromom lijevog srca obično su općenito ograničene u usporedbi sa zdravim ljudima.
HLHS: očekivano trajanje života
Tijek i prognoza hipoplastičnog sindroma lijevog srca uvelike ovise o vrsti i težini srčane greške i vremenu liječenja. HLHS je definitivno opasan po život: Ako se dijete rodi s HLHS-om, njegovo neposredno preživljavanje ovisi o tome da se duktus arteriosus drži otvorenim ili ponovno otvorenim sve dok dijete ne bude operirano (ili dobije novo srce). Ako se ne liječi, umire u roku od nekoliko dana do tjedana.
Kako će očekivano trajanje života i dugoročna prognoza izgledati kod operiranog hipoplastičnog sindroma lijevog srca ne može se točno predvidjeti. Prema različitim studijama, 50 do 80 posto oboljele djece još je živo nakon pet godina. Stopa preživljavanja od 10 godina iznosi oko 50 do 70 posto.
Stopa preživljavanja od 5 godina nakon transplantacije srca slična je onoj nakon višestepenog kirurškog zahvata.
Većina djece s HLHS -om danas će vjerojatno postići punoljetnost zahvaljujući poboljšanoj terapiji. Međutim, ako se hipoplastični sindrom lijevog srca pojavi kao dio genetskog sindroma (kao što je trisomija 21, Turnerov sindrom) ili zajedno s drugim malformacijama, prognoza se pogoršava.
Oznake: kućni lijekovi Dijagnoza palijativna medicina








-mit-tattoos-dem-schicksal-trotzen.jpg)